Когда стоит обратиться к репродуктологу
Часто пары откладывают визит к специалисту, надеясь на естественное зачатие. Однако ранний прием репродуктолога увеличивает шансы на успех, ведь некоторые состояния прогрессируют со временем. Важно понимать, когда не стоит медлить с медицинской консультацией.
Ситуации, когда пара не может забеременеть
По медицинским стандартам бесплодие диагностируют, если беременность не наступает в течение 12 месяцев активных попыток для женщин до 35 лет. Для женщин старшего возраста этот срок сокращается до 6 месяцев.
Если вы пытаетесь забеременеть более года без результата, это четкий сигнал записаться на прием к репродуктологу. Специалист проведет комплексную диагностику бесплодия обоих партнеров и определит оптимальную терапевтическую стратегию.
Признаки нарушения репродуктивной функции
Иногда организм сам подает сигналы о проблемах с репродуктивной системой. У женщин это могут быть нерегулярные менструации, ановуляция, болезненные или слишком обильные месячные, хроническая боль внизу живота. Также тревожными симптомами являются резкие изменения веса, чрезмерное оволосение или выпадение волос, что часто свидетельствует о гормональных нарушениях.
Мужчины реже обращают внимание на отклонения, однако снижение либидо, проблемы с эрекцией, боль или дискомфорт в яичках тоже требуют внимания. Консультация репродуктолога в таких случаях поможет вовремя выявить нарушения и начать лечение бесплодия.
Неудачные беременности и выкидыши
Невынашивание беременности – особенно сложная тема для многих семей. Если у вас были две или более неудачные беременности подряд, это весомый повод обратиться к репродуктологу. Причины могут быть разнообразными: генетические аномалии эмбриона, иммунологические факторы, врожденные или приобретенные пороки матки, тромбофилия, гормональные нарушения.
Возраст и репродуктивные риски (35+, низкий АМГ)
Возрастной фактор играет существенную роль в фертильности. После 35 лет качество яйцеклеток естественно снижается, а овариальный резерв уменьшается. Низкий АМГ (антимюллеров гормон) и высокий ФСГ (фолликулостимулирующий гормон) – это маркеры, указывающие на снижение запаса яйцеклеток. Поэтому женщинам старше 35, планирующим беременность, не стоит откладывать визит к специалисту.
Заболевания, с которыми работает репродуктолог
Специалист по репродуктивной медицине имеет дело с широким спектром отклонений от нормы, которые мешают зачатию и вынашиванию ребенка. Понимание этих заболеваний помогает лучше ориентироваться в собственной ситуации.
Проблемы женского репродуктивного здоровья
Среди самых распространенных причин женского бесплодия:
- эндометриоз;
- синдром поликистозных яичников (СПКЯ);
- непроходимость маточных труб;
- миома матки;
- эндометрит.
Каждое из этих состояний по-разному влияет на репродуктивное здоровье. Например, эндометриоз создает воспаление и спайки, нарушающие овуляцию и имплантацию. СПКЯ провоцирует гормональный дисбаланс, из-за которого яйцеклетки не созревают должным образом.
Непроходимость труб делает невозможной встречу сперматозоида с яйцеклеткой. Врач-репродуктолог в Киеве может предложить как консервативное лечение, так и хирургическую коррекцию (в зависимости от тяжести состояния).
Причины мужского бесплодия
Мужской фактор присутствует почти в половине случаев бесплодия пары. Основные причины:
- плохое качество спермы (олигозооспермия, астенозооспермия, тератозооспермия);
- азооспермия (полное отсутствие сперматозоидов);
- варикоцеле;
- инфекционные заболевания половой системы.
Спермограмма — базовый анализ, показывающий количество, подвижность и морфологию сперматозоидов. По результатам этого исследования репродуктолог оценивает фертильный потенциал мужчины и назначает дополнительное обследование или лечение.
Генетические и гормональные нарушения
Некоторые формы бесплодия связаны с генетическими аномалиями или эндокринными расстройствами. Это могут быть синдромы Тернера, Клайнфельтера, мутации в генах, отвечающих за сперматогенез или овогенез. Также довольно часто мешают зачатию гормональные нарушения, такие как гипотиреоз, гиперпролактинемия, дисфункция надпочечников.
Как проходит консультация репродуктолога
Первый визит к репродуктологу – важный шаг, определяющий дальнейший план действий.
Сбор анамнеза и ключевые вопросы врача
Специалист выясняет продолжительность неудачных попыток забеременеть, регулярность менструального цикла, наличие предыдущих беременностей, операций, хронических заболеваний. Важно честно рассказать об образе жизни: вредных привычках, стрессах, профессиональных рисках, приеме лекарств.
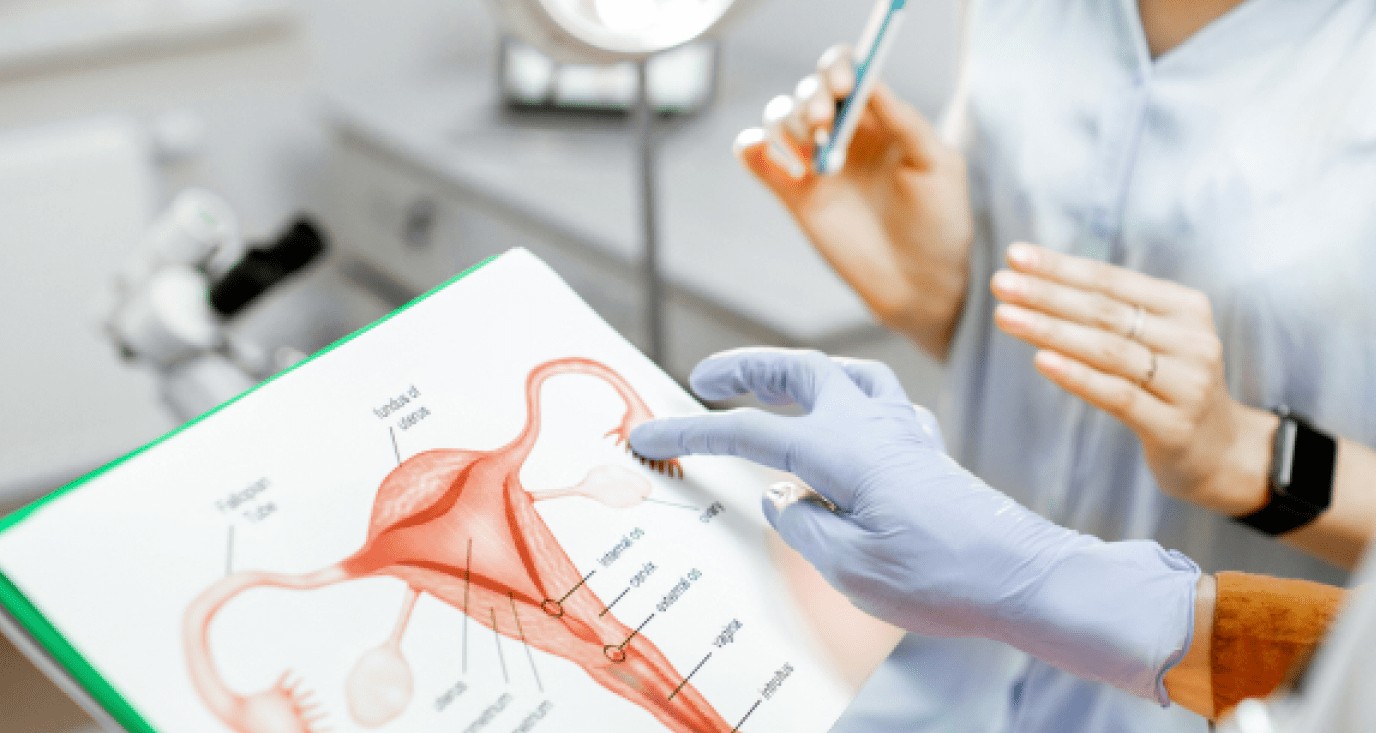
Осмотр и первичная диагностика
Для женщин консультация часто включает гинекологический осмотр на кресле, пальпацию живота, оценку внешних признаков гормонального дисбаланса. Мужчинам могут назначить осмотр наружных половых органов, пальпацию яичек для выявления варикоцеле или других аномалий. Первичная диагностика помогает составить общую картину и определить, какие обследования нужны дальше.
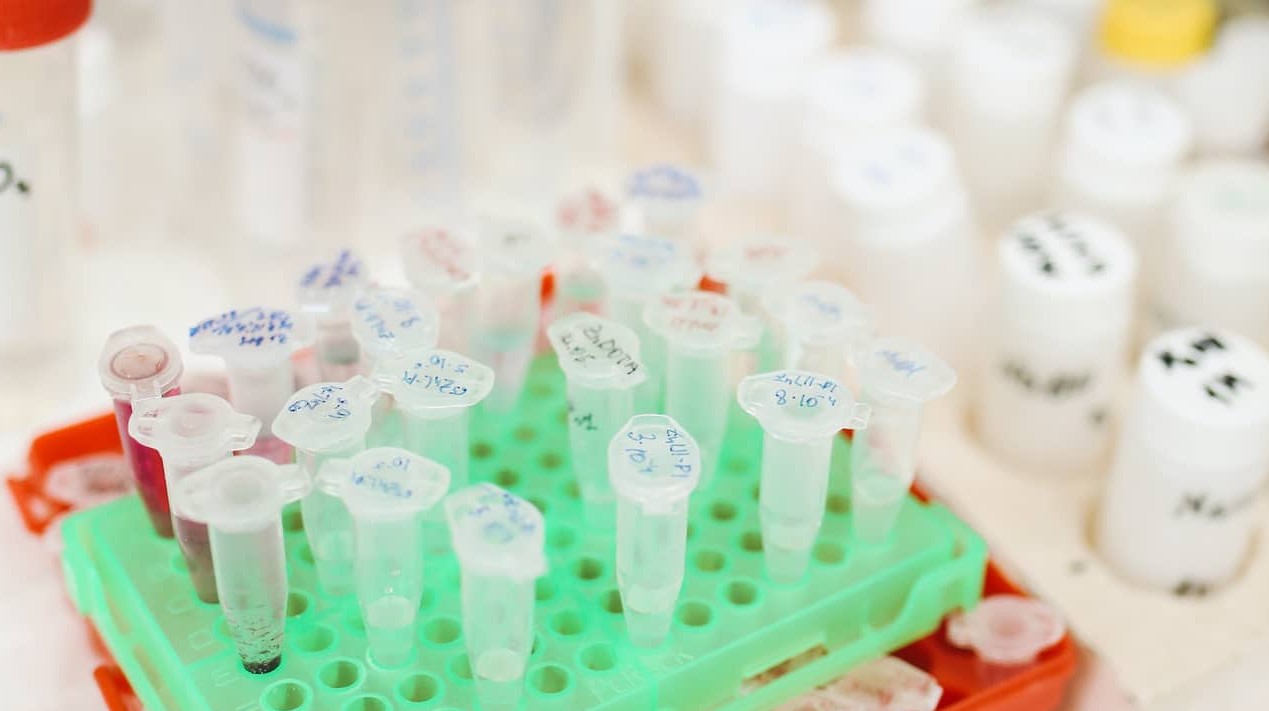
Анализы и обследования, которые могут быть назначены
Список анализов зависит от конкретной ситуации, но стандартный набор обычно включает:
- для женщин – гормональная панель (ФСГ, ЛГ, эстрадиол, прогестерон, АМГ, пролактин, гормоны щитовидной железы), УЗИ органов малого таза, инфекционный скрининг;
- для мужчин – спермограмма, гормональный профиль, анализы на инфекции;
- для обоих – генетическое обследование при подозрении на наследственные аномалии, иммунологические тесты.
Иногда требуются дополнительные исследования: гистеросальпингография (ГСГ) для проверки проходимости маточных труб, гистероскопия, биопсия эндометрия.
Что взять с собой на прием
Подготовьтесь к визиту заблаговременно. Возьмите с собой все медицинские документы: выписки из предыдущих обследований, результаты анализов, заключения УЗИ, медицинскую карту, если есть. Это сэкономит время и поможет врачу быстрее сориентироваться в вашей ситуации.
Какие обследования входят в первичную консультацию
Комплексная диагностика – основа успешного лечения. Репродуктолог назначает обследования, учитывая вашу индивидуальную ситуацию, возраст и анамнез.
Гормональная диагностика
Гормоны регулируют весь процесс зачатия: от созревания яйцеклеток до поддержки ранней беременности. У женщин обычно проверяют уровни АМГ (показатель овариального резерва), ФСГ и ЛГ (на 2-5 день цикла), эстрадиол, прогестерон (в лютеиновую фазу), пролактин, тиреотропный гормон (ТТГ).
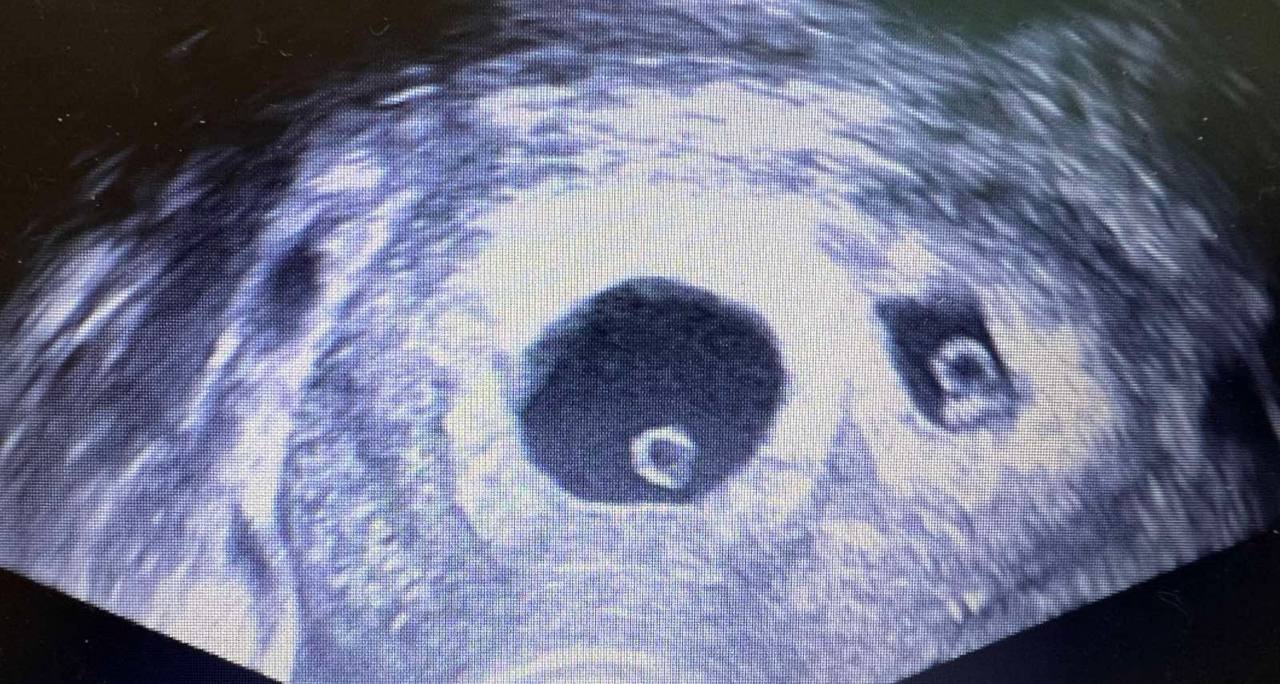
УЗИ органов малого таза
Ультразвуковое исследование – простой, безболезненный и информативный метод. Во время УЗИ врач оценивает размеры и структуру матки, толщину эндометрия, наличие миоматозных узлов, полипов, кист яичников. Фолликулометрия (наблюдение за созреванием фолликулов в течение цикла) помогает определить, происходит ли овуляция.
Спермограмма
Для мужчин спермограмма – первое и самое важное исследование. Анализ показывает концентрацию сперматозоидов, их подвижность, морфологию, вязкость эякулята. Если результаты неудовлетворительные, назначают расширенный анализ – МАР-тест (для выявления антиспермальных антител), фрагментацию ДНК сперматозоидов.
Дополнительные методы (HSG, AMH, инфекционный скрининг)
Гистеросальпингография (HSG) – рентгенологическое исследование, которое показывает проходимость маточных труб и состояние полости матки. Непроходимость труб является одной из частых причин бесплодия, без ее устранения естественное зачатие невозможно.
Инфекционный скрининг включает тесты на хламидии, микоплазмы, уреаплазмы, герпес, цитомегаловирус и другие возбудители, которые могут препятствовать имплантации эмбриона или провоцировать выкидыш. Антимюллеров гормон (АМГ) точно показывает запас яйцеклеток и помогает спрогнозировать ответ на стимуляцию.
План лечения: что делает репродуктолог после консультации
Получив результаты обследований, врач анализирует всю информацию и составляет четкий план действий.
Определение причин бесплодия
Иногда причина очевидна – непроходимость труб, отсутствие овуляции, критически низкое качество спермы. Но часто приходится искать глубже: иммунологическая несовместимость, скрытые инфекции, генетические мутации. Независимо от диагноза, репродуктолог объясняет, что именно мешает беременности, почему это произошло и какие есть возможности для коррекции.
Построение индивидуальной стратегии лечения
Индивидуальный план лечения учитывает возраст, длительность бесплодия, результаты анализов, финансовые возможности пары и личные пожелания. Врач обсуждает все варианты, их эффективность и возможные риски, чтобы вы могли принять осознанное решение.
Когда показаны методы вспомогательных репродуктивных технологий (ВРТ)
ВРТ применяют, когда консервативное лечение не дает результата или заранее понятно, что естественное зачатие невозможно. Это касается полной непроходимости обеих маточных труб, отсутствия сперматозоидов в эякуляте, тяжелого эндометриоза, низкого овариального резерва. Современные методы ВРТ дают парам реальный шанс стать родителями даже в самых сложных случаях.
Современные методы лечения бесплодия, которые предлагает репродуктолог
Репродуктивная медицина стремительно развивается, предлагая все больше возможностей для преодоления бесплодия.
ЭКО (IVF)
Экстракорпоральное оплодотворение – самый распространенный метод вспомогательных репродуктивных технологий. Процедура предусматривает стимуляцию яичников, пункцию фолликулов для получения яйцеклеток, оплодотворение их спермой в лаборатории и перенос эмбриона в полость матки. ЭКО эффективно при различных формах бесплодия, включая трубный фактор, эндометриоз, сниженное качество спермы.
ИКСИ (ICSI)
Интрацитоплазматическая инъекция сперматозоида – метод, при котором один отобранный сперматозоид вводят непосредственно в яйцеклетку с помощью микроманипуляторов. ИКСИ показано при тяжелом мужском бесплодии: низкой концентрации или подвижности сперматозоидов, высоком проценте клеток с аномальной морфологией, предыдущих неудачных попытках ЭКО.
Внутриматочная инсеминация (ВМИ)
ВМИ — более простая и менее инвазивная процедура, чем ЭКО. Подготовленные в лаборатории сперматозоиды вводят непосредственно в полость матки во время овуляции, что повышает шансы на зачатие. Метод эффективен при незначительных отклонениях в качестве спермы, цервикальном факторе бесплодия, необходимости использования донорской спермы.
Криоконсервация и криопротоколы
Замораживание яйцеклеток, спермы или эмбрионов – важная часть современной репродуктологии. Криоконсервация помогает сохранить фертильность перед онкологическим лечением, отложить родительство или использовать оставшиеся эмбрионы из предыдущего цикла ЭКО.
Генетические тесты (PGT)
Преимплантационное генетическое тестирование (PGT) – современный метод, позволяющий проверить эмбрионы на хромосомные аномалии или наследственные заболевания еще до их переноса в матку. Это снижает риск выкидыша, повышает шансы на успешную имплантацию и рождение здорового ребенка.
Сколько длится диагностика и лечение бесплодия
Продолжительность пути к желаемой беременности индивидуальна для каждой пары.
Срок прохождения обследований
Первичное обследование обычно занимает от 2 до 4 недель. Некоторые анализы (гормоны, инфекции) готовы через несколько дней, другие (спермограмма, генетические тесты) – до недели. Если требуются дополнительные процедуры (ГСГ, гистероскопия), срок может увеличиться.
Зависимость длительности от возраста и сопутствующих факторов
Молодым парам без серьезных патологий иногда достаточно 3-6 месяцев коррекции образа жизни и медикаментозного лечения. У женщин старше 35 лет или с низким АМГ времени на эксперименты меньше – репродуктолог может сразу рекомендовать ЭКО.
Стоимость консультации репродуктолога в нашем медицинском центре
Вопрос цены всегда волнует пациентов, ведь лечение бесплодия требует финансовых вложений.
Что входит в цену первичного приема
Цена консультации репродуктолога в медицинском центре «Мати та дитина» включает детальную беседу с врачом, осмотр, УЗИ органов малого таза (в случае необходимости), составление индивидуального плана обследования. Продолжительность приема составляет около часа, в течение которого вы получите исчерпывающие ответы на все вопросы.
Стоимость повторной консультации
Повторный визит, на котором обсуждаются результаты анализов и определяется стратегия лечения, обычно стоит несколько меньше, чем первичная консультация. Точную стоимость лучше уточнить при записи, так как она может зависеть от объема проведенной работы.
Дополнительные обследования и их цена
Анализы и процедуры оплачиваются отдельно. Стоимость стандартного пакета обследований (гормоны, инфекции, спермограмма) может варьироваться. Более сложные методы (ГСГ, генетические тесты, PGT) имеют более высокую цену, но часто именно они дают ключ к решению проблемы.

































































Отзывы