Коли варто звернутися до репродуктолога
Часто пари відкладають візит до спеціаліста, сподіваючись на природне зачаття. Проте ранній прийом репродуктолога збільшує шанси на успіх, адже деякі стани прогресують із часом. Важливо розуміти, коли варто не зволікати з медичною консультацією.
Ситуації, коли пара не може завагітніти
За медичними стандартами безпліддя діагностують, якщо вагітність не настає впродовж 12 місяців активних спроб для жінок до 35 років. Для жінок старшого віку цей термін скорочується до 6 місяців.
Якщо ви намагаєтеся завагітніти понад рік без результату, це чіткий сигнал записатися на прийом до репродуктолога. Фахівець проведе комплексну діагностику безпліддя обох партнерів та визначить оптимальну терапевтичну стратегію.
Ознаки порушення репродуктивної функції
Іноді організм сам подає сигнали про проблеми з репродуктивною системою. У жінок це можуть бути нерегулярні менструації, ановуляція, болючі або занадто рясні місячні, хронічний біль внизу живота. Також тривожними симптомами є різкі зміни ваги, надмірне оволосіння або випадання волосся, що часто свідчить про гормональні порушення.
Чоловіки рідше звертають увагу на відхилення, проте зниження лібідо, проблеми з ерекцією, біль або дискомфорт у яєчках теж потребують уваги. Консультація репродуктолога в таких випадках допоможе вчасно виявити порушення та розпочати лікування безпліддя.
Невдалі вагітності та викидні
Невиношування вагітності – особливо складна тема для багатьох родин. Якщо у вас були дві чи більше невдалих вагітностей поспіль, це вагомий привід звернутися до репродуктолога. Причини можуть бути різноманітними: генетичні аномалії ембріона, імунологічні фактори, вроджені або набуті вади матки, тромбофілія, гормональні порушення.
Вік і репродуктивні ризики (35+, низький АМГ)
Віковий фактор відіграє суттєву роль у фертильності. Після 35 років якість яйцеклітин природно знижується, а оваріальний резерв зменшується. Низький АМГ (антимюллерів гормон) та високий ФСГ (фолікулостимулюючий гормон) – це маркери, які вказують на зниження запасу яйцеклітин. Тому жінкам старше 35, які планують вагітність, варто не відкладати візит до спеціаліста.
Захворювання, з якими працює репродуктолог
Фахівець із репродуктивної медицини має справу з широким спектром відхилень від норми, які заважають зачаттю та виношуванню дитини. Розуміння цих захворювань допомагає краще орієнтуватися у власній ситуації.
Проблеми жіночого репродуктивного здоров'я
Серед найпоширеніших причин жіночого безпліддя:
- ендометріоз;
- синдром полікістозних яєчників (СПКЯ);
- непрохідність маткових труб;
- міома матки;
- ендометрит.
Кожен із цих станів по-різному впливає на репродуктивне здоров'я.Наприклад, ендометріоз створює запалення та спайки, що порушують овуляцію та імплантацію. СПКЯ провокує гормональний дисбаланс, через який яйцеклітини не дозрівають належним чином. Непрохідність труб унеможливлює зустріч сперматозоїда з яйцеклітиною. Лікар-репродуктолог у Києві може запропонувати як консервативне лікування, так і хірургічну корекцію (залежно від тяжкості стану).
Причини чоловічого безпліддя
Чоловічий фактор присутній майже у половині випадків безпліддя пари. Основні причини:
- погана якість сперми (олігозооспермія, астенозооспермія, тератозооспермія);
- азооспермія (повна відсутність сперматозоїдів);
- варикоцеле;
- інфекційні захворювання статевої системи.
Спермограма — базовий аналіз, який показує кількість, рухливість та морфологію сперматозоїдів. За результатами цього дослідження репродуктолог оцінює фертильний потенціал чоловіка та призначає додаткове обстеження або лікування.
Генетичні та гормональні порушення
Деякі форми безпліддя пов'язані з генетичними аномаліями або ендокринними розладами. Це можуть бути синдроми Тернера, Клайнфельтера, мутації в генах, що відповідають за сперматогенез чи овогенез. Також доволі часто заважають зачаттю гормональні порушення, такі як гіпотиреоз, гіперпролактинемія, дисфункція наднирників.
Як проходить консультація репродуктолога
Перший візит до репродуктолога – важливий крок, який визначає подальший план дій.
Збір анамнезу та ключові питання лікаря
Спеціаліст з'ясовує тривалість невдалих спроб завагітніти, регулярність менструального циклу, наявність попередніх вагітностей, операцій, хронічних захворювань. Важливо чесно розповісти про спосіб життя: шкідливі звички, стреси, професійні шкідливості, приймання ліків.
Огляд та первинна діагностика
Для жінок консультація часто включає гінекологічний огляд на кріслі, пальпацію живота, оцінку зовнішніх ознак гормонального дисбалансу. Чоловікам можуть призначити огляд зовнішніх статевих органів, пальпацію яєчок для виявлення варикоцеле чи інших аномалій. Первинна діагностика допомагає скласти загальну картину та визначити, які обстеження потрібні далі.
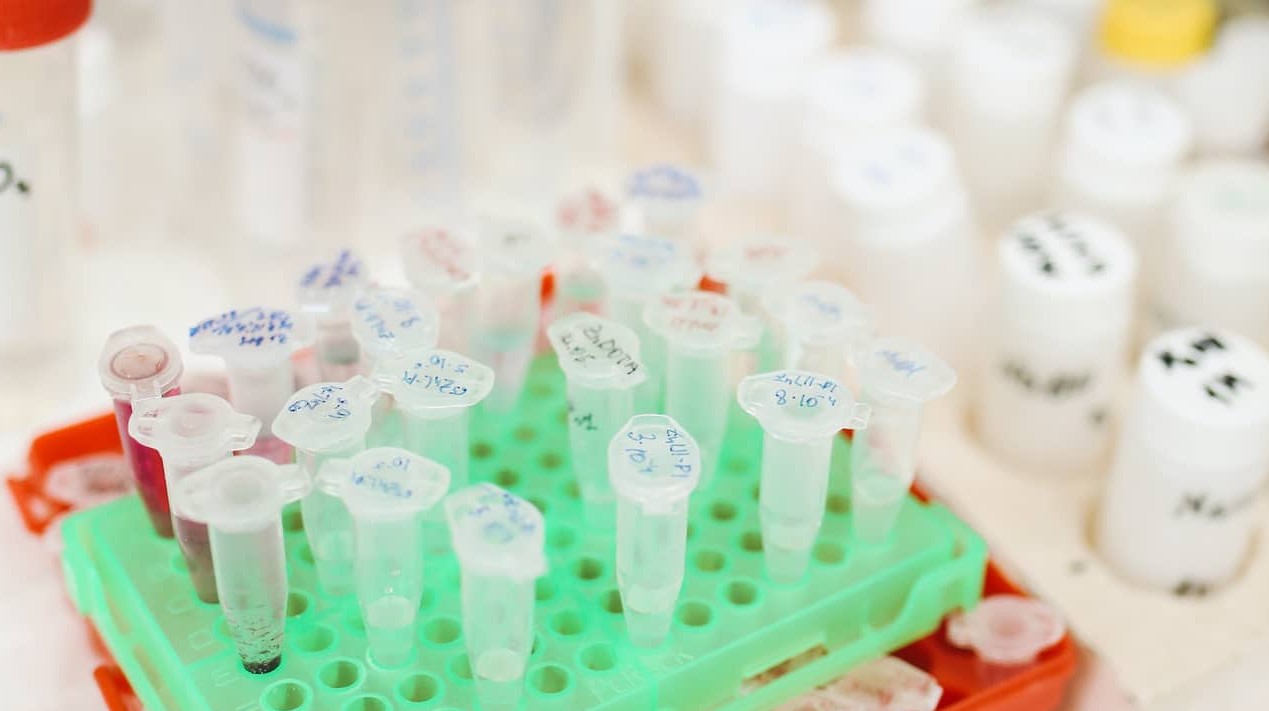
Аналізи та обстеження, які можуть бути призначені
Список аналізів залежить від конкретної ситуації, але стандартний набір зазвичай містить:
- для жінок – гормональна панель (ФСГ, ЛГ, естрадіол, прогестерон, АМГ, пролактин, гормони щитоподібної залози), УЗД органів малого таза, інфекційний скринінг;
- для чоловіків – спермограма, гормональний профіль, аналізи на інфекції;
- для обох – генетичне обстеження при підозрі на спадкові аномалії, імунологічні тести.
Іноді потрібні додаткові дослідження: гістеросальпінгографія (ГСГ) для перевірки прохідності маткових труб, гістероскопія, біопсія ендометрія.
Що взяти з собою на прийом
Підготуйтеся до візиту завчасно. Візьміть із собою всі медичні документи: виписки з попередніх обстежень, результати аналізів, висновки УЗД, медичну карту, якщо є. Це заощадить час і допоможе лікареві швидше орієнтуватися у вашій ситуації.
Які обстеження входять у первинну консультацію
Комплексна діагностика — основа успішного лікування. Репродуктолог призначає обстеження, враховуючи вашу індивідуальну ситуацію, вік та анамнез.
Гормональна діагностика
Гормони регулюють весь процес зачаття: від дозрівання яйцеклітин до підтримки ранньої вагітності. Жінкам зазвичай перевіряють рівні АМГ (показник оваріального резерву), ФСГ та ЛГ (на 2–5 день циклу), естрадіол, прогестерон (у лютеїнову фазу), пролактин, тиреотропний гормон (ТТГ).
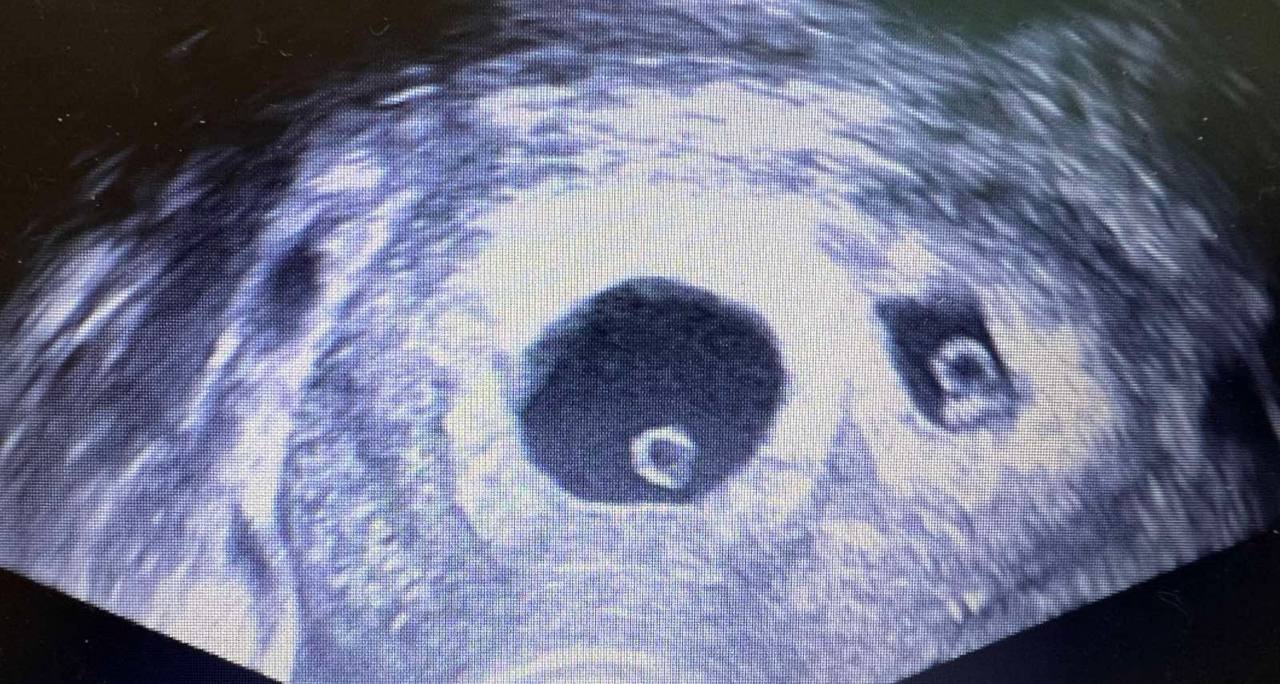
УЗД органів малого таза
Ультразвукове дослідження – простий, безболісний та інформативний метод. Під час УЗД лікар оцінює розміри та структуру матки, товщину ендометрія, наявність міоматозних вузлів, поліпів, кіст яєчників. Фолікулометрія (спостереження за дозріванням фолікулів протягом циклу) допомагає визначити, чи відбувається овуляція.
Спермограма
Для чоловіків спермограма – перше та найважливіше дослідження. Аналіз показує концентрацію сперматозоїдів, їхню рухливість, морфологію, в'язкість еякуляту. Якщо результати незадовільні, призначають розширений аналіз – МАР-тест (для виявлення антиспермальних антитіл), фрагментацію ДНК сперматозоїдів.
Додаткові методи (HSG, AMH, інфекційний скринінг)
Гістеросальпінгографія (HSG) – рентгенологічне дослідження, яке показує прохідність маткових труб та стан порожнини матки. Непрохідність труб є однією з частих причин безпліддя, без її усунення природне зачаття неможливе.
Інфекційний скринінг включає тести на хламідії, мікоплазми, уреаплазми, герпес, цитомегаловірус та інші збудники, що можуть перешкоджати імплантації ембріона або провокувати викидень. Антимюллерів гормон (АМН) точно показує запас яйцеклітин і допомагає спрогнозувати відповідь на стимуляцію.
План лікування: що робить репродуктолог після консультації
Отримавши результати обстежень, лікар аналізує всю інформацію та складає чіткий план дій.
Визначення причин безпліддя
Іноді причина очевидна – непрохідність труб, відсутність овуляції, критично низька якість сперми. Але часто доводиться шукати глибше: імунологічна несумісність, приховані інфекції, генетичні мутації. Незалежно від діагнозу, репродуктолог пояснює, що саме заважає вагітності, чому це сталося та які є можливості для корекції.
Побудова індивідуальної стратегії лікування
Індивідуальний план лікування враховує вік, тривалість безпліддя, результати аналізів, фінансові можливості пари та особисті побажання. Лікар обговорює всі варіанти, їхню ефективність та можливі ризики, щоб ви могли прийняти усвідомлене рішення.
Коли показані методи допоміжних репродуктивних технологій (ДРТ)
ДРТ застосовують, коли консервативне лікування не дає результату або заздалегідь зрозуміло, що природне зачаття неможливе. Це стосується повної непрохідності обох маткових труб, відсутності сперматозоїдів в еякуляті, тяжкого ендометріозу, низького оваріального резерву. Сучасні методи ДРТ дають парам реальний шанс стати батьками навіть у найскладніших випадках.
Сучасні методи лікування безпліддя, які пропонує репродуктолог
Репродуктивна медицина стрімко розвивається, пропонуючи дедалі більше можливостей для подолання безпліддя.
ЕКЗ (IVF)
Екстракорпоральне запліднення – найпоширеніший метод допоміжних репродуктивних технологій. Процедура передбачає стимуляцію яєчників, пункцію фолікулів для отримання яйцеклітин, запліднення їх спермою в лабораторії та перенесення ембріона в порожнину матки. ЕКЗ ефективне при різних формах безпліддя, включно з трубним фактором, ендометріозом, зниженою якістю сперми.
ІКСІ (ICSI)
Інтрацитоплазматична ін'єкція сперматозоїда – метод, при якому один відібраний сперматозоїд вводять безпосередньо в яйцеклітину за допомогою мікроманіпуляторів. ІКСІ показане при тяжкому чоловічому безплідді: низькій концентрації або рухливості сперматозоїдів, високому відсотку клітин з аномальною морфологією, попередніх невдалих спробах ЕКЗ.
Внутрішньоматкова інсемінація (ВМІ)
ВМІ — простіша та менш інвазивна процедура, ніж ЕКЗ. Підготовлені в лабораторії сперматозоїди вводять безпосередньо в порожнину матки під час овуляції, що підвищує шанси на зачаття. Метод ефективний при незначних відхиленнях у якості сперми, цервікальному факторі безпліддя, необхідності використання донорської сперми.
Кріоконсервація та кріопротоколи
Заморожування яйцеклітин, сперми або ембріонів – важлива частина сучасної репродуктології. Кріоконсервація допомагає зберегти фертильність перед онкологічним лікуванням, відкласти батьківство або використати залишкові ембріони з попереднього циклу ЕКЗ.
Генетичні тести (PGT)
Преімплантаційне генетичне тестування (PGT) – сучасний метод, що дає змогу перевірити ембріони на хромосомні аномалії або спадкові захворювання ще до їх перенесення в матку. Це знижує ризик викидня, підвищує шанси на успішну імплантацію та народження здорової дитини.
Скільки триває діагностика та лікування безпліддя
Тривалість шляху до бажаної вагітності індивідуальна для кожної пари.
Термін проходження обстежень
Первинне обстеження зазвичай займає від 2 до 4 тижнів. Деякі аналізи (гормони, інфекції) готові за кілька днів, інші (спермограма, генетичні тести) – до тижня. Якщо потрібні додаткові процедури (ГСГ, гістероскопія), термін може подовжитися.
Залежність тривалості від віку та супутніх факторів
Молодим парам без серйозних патологій іноді достатньо 3–6 місяців корекції способу життя та медикаментозного лікування. У жінок старше 35 років або з низьким АМГ часу на експерименти менше – репродуктолог може одразу рекомендувати ЕКЗ.
Вартість консультації репродуктолога в нашому медичному центрі
Питання ціни завжди хвилює пацієнтів, адже лікування безпліддя вимагає фінансових вкладень.
Що входить у ціну первинного прийому
Ціна консультації репродуктолога в медичному центрі «Мати та дитина» включає детальну бесіду з лікарем, огляд, УЗД органів малого таза (у разі потреби), складання індивідуального плану обстеження. Тривалість прийому становить близько години, протягом якої ви отримаєте вичерпні відповіді на всі питання.
Вартість повторної консультації
Повторний візит, на якому обговорюються результати аналізів та визначається стратегія лікування, зазвичай коштує дещо менше, ніж первинна консультація. Точну вартість краще уточнити під час запису, оскільки вона може залежати від обсягу проведеної роботи.
Додаткові обстеження та їх ціна
Аналізи та процедури оплачуються окремо. Вартість стандартного пакета обстежень (гормони, інфекції, спермограма) може варіюватися. Складніші методи (ГСГ, генетичні тести, PGT) мають вищу ціну, але часто саме вони дають ключ до вирішення проблеми.

































































Вiдгуки