Що таке ЕКЗ (екстракорпоральне запліднення)
Екстракорпоральне запліднення – це сучасна репродуктивна технологія, завдяки якій тисячі пар щороку здійснюють свою мрію про батьківство. Процедура ЕКЗ полягає у тому, що запліднення яйцеклітини відбувається не в організмі жінки, а в умовах лабораторії. Після цього ембріони кілька днів розвиваються під наглядом ембріологів, і найкращі з них переносять до матки майбутньої мами.
Показання та обмеження до проведення ЕКЗ
ЕКЗ запліднення рекомендують парам, які не можуть завагітніти природним шляхом протягом року активних спроб. Допоміжні репродуктивні технології допомагають подолати різноманітні перешкоди на шляху до батьківства.
Основні показання до ЕКЗ
Найчастіше запліднення in vitro призначають у таких випадках:
- трубно-перитонеальний фактор безпліддя, коли маткові труби непрохідні або видалені після позаматкової вагітності чи запальних захворювань;
- чоловічий фактор безпліддя, зумовлений зниженням кількості або рухливості сперматозоїдів;
- ендометріоз середнього та тяжкого ступеня;
- безпліддя незрозумілого походження;
- вікове зниження фертильності у жінок після 38-40 років;
- необхідність преімплантаційного генетичного тестування для запобігання передачі спадкових захворювань.
Сучасна репродуктивна медицина здатна допомогти навіть у складних випадках. У медичному центрі «Мати та дитина» репродуктологи індивідуально оцінюють кожну ситуацію та підбирають оптимальний протокол лікування безпліддя.
Протипоказання до ЕКЗ
Існують стани, за яких проведення процедури може бути небезпечним для здоров'я жінки або майбутньої дитини. До абсолютних протипоказань належать:
- злоякісні новоутворення будь-якої локалізації, включно з періодом до 5 років після успішного лікування онкологічного захворювання;
- важкі соматичні хвороби, за яких вагітність загрожує життю матері (декомпенсовані захворювання серця, нирок, печінки);
- гострі інфекційні процеси до повного одужання;
- деформації порожнини матки, які унеможливлюють виношування вагітності.
Відносні протипоказання часто можна усунути. Це можуть бути:
- субмукозні міоматозні вузли;
- поліпи ендометрію;
- хронічний ендометрит;
- гормональні порушення.
Після відповідного лікування шляхи до успішного штучного запліднення жінки відкриваються знову.
Підготовка до ЕКЗ
Ретельна діагностика перед початком програми – це фундамент успішного результату. Обстеження допомагає виявити можливі перешкоди, оцінити резерви організму та підібрати найефективніший протокол стимуляції.
Які аналізи потрібні перед ЕКЗ?
В межах підготовки до протоколу жінці призначають комплексне обстеження, яке передбачає оцінку репродуктивного здоров'я, загальноклінічні аналізи, інфекційний скринінг та низку додаткових досліджень. Оцінка репродуктивного здоров'я:
- визначення групи крові та резус-фактора для профілактики резус-конфлікту під час вагітності;
- гормональне обстеження на 2-4 день циклу: ФСГ, ЛГ, АМГ для оцінки оваріального резерву, пролактин, естрадіол, прогестерон на 18-24 день циклу;
- оцінка функції щитоподібної залози: ТТГ, Т4 вільний, антитіла до ТПО та ТГ;
- важливі мікроелементи (за показаннями): феритин, гомоцистеїн, іонізований кальцій, вітамін D3 (25-OH);
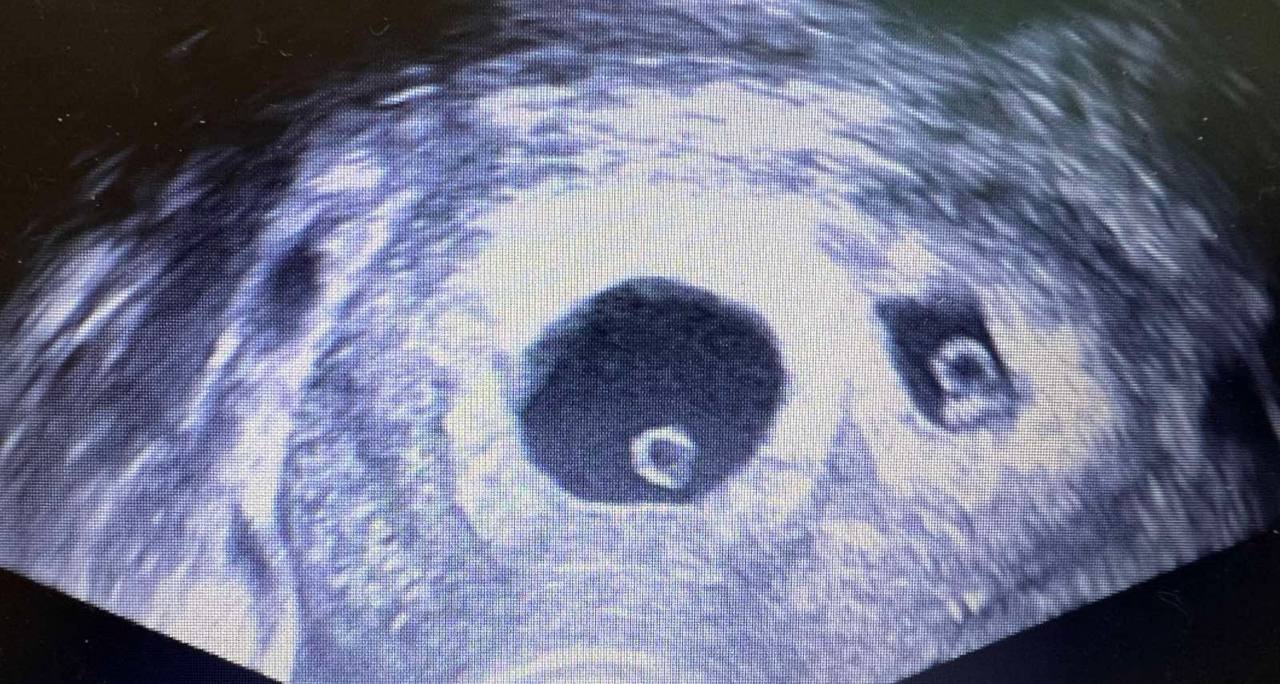
- УЗД органів малого таза для визначення кількості антральних фолікулів, стану матки, ендометрію та виключення органічної патології.
Загальноклінічні обстеження:
- загальний аналіз крові та сечі;
- коагулограма (виявляє схильність до тромбоутворення);
- біохімічний аналіз крові та рівень глюкози.
Інфекційний скринінг:
- аналізи на ВІЛ, сифіліс, гепатити B і C;
- TORCH-комплекс (антитіла до краснухи, токсоплазмозу, герпесу, цитомегаловірусу);
- ПЛР на 7 найпоширеніших інфекцій, що передаються статевим шляхом;
- мазок на мікрофлору урогенітальних виділень.
Додаткові дослідження:
- РАР-тест для виключення патології шийки матки;
- каріотипування подружжя для виявлення хромосомних аномалій (за показаннями);
- УЗД молочних залоз, щитоподібної залози, органів черевної порожнини;
- ЕКГ для оцінки серцевої функції;
- флюорографія органів грудної клітки.
У певних випадках можуть знадобитися додаткові дослідження. Гістероскопія допомагає оцінити стан порожнини матки зсередини, видалити поліпи, синехії або перегородки. Біопсія ендометрію дає змогу діагностувати хронічний ендометрит, який значно знижує шанси на імплантацію ембріона.
Чоловіки проходять наступні дослідження:
- спермограма;
- група крові та резус-фактор;
- інфекційний скринінг (ВІЛ, сифіліс, гепатити B і C);
- флюорографія.
Планувати обстеження варто заздалегідь, щоб не затягувати початок протоколу.
Підготовка до ЕКЗ жінці
За кілька місяців підготовки організму до протоколу важливо нормалізувати масу тіла та підтримувати помірну фізичну активність, уникаючи інтенсивних тренувань.
Харчування має бути збалансованим, з достатньою кількістю білка, овочів і фруктів, при повному виключенні алкоголю та куріння. Призначені лікарем добавки, зокрема фолієву кислоту та вітамін D, слід приймати регулярно, оскільки вони впливають на якість яйцеклітин і здоров’я майбутньої дитини.
Підготовка до ЕКЗ чоловіку
Підготовка чоловіка до ЕКЗ також є важливою, оскільки якість сперми визначає можливість успішного запліднення та подальший розвиток ембріона. За 2-3 місяці слід уникати перегрівання, відмовитися від куріння й алкоголю, мінімізувати стреси. Екстремальні навантаження та анаболічні стероїди негативно впливають на фертильність.
Скільки триває підготовка до ЕКЗ?
Тривалість підготовки індивідуальна і залежить від стану здоров'я пари. За відсутності порушень від першої консультації до початку протоколу зазвичай минає 1-2 місяці.
Якщо виявляють стани, що потребують лікування або корекції, підготовчий етап може тривати 3-6 місяців. Не варто сприймати цей період як марне очікування. Дослідження показують, що пари, які проходять ретельну поетапну підготовку, зазвичай мають вищі шанси на вагітність з першої спроби.
Рекомендації перед початком протоколу
У період перед стимуляцією важливо уникати гострих інфекцій. Важливу роль відіграє психологічна підготовка – рекомендовано зменшити стресові та емоційні навантаження, зберігаючи спокійний і реалістичний настрій щодо результатів лікування.
За тиждень до початку стимуляції лікарі зазвичай радять утриматися від статевих контактів, і не планувати подорожі, оскільки протокол потребує регулярного медичного контролю.


































































Вiдгуки